A osteocondrose é un nome obsoleto para unha enfermidade dexenerativa da columna. O termo antigo é amplamente utilizado no noso país, pero non reflicte a esencia da enfermidade, que se basea na dexeneración relacionada coa idade - destrución da estrutura do tecido. Neste artigo consideraremos os primeiros signos de osteocondrose, os seus patróns de desenvolvemento e as opcións de tratamento.
Que é a osteocondrose?
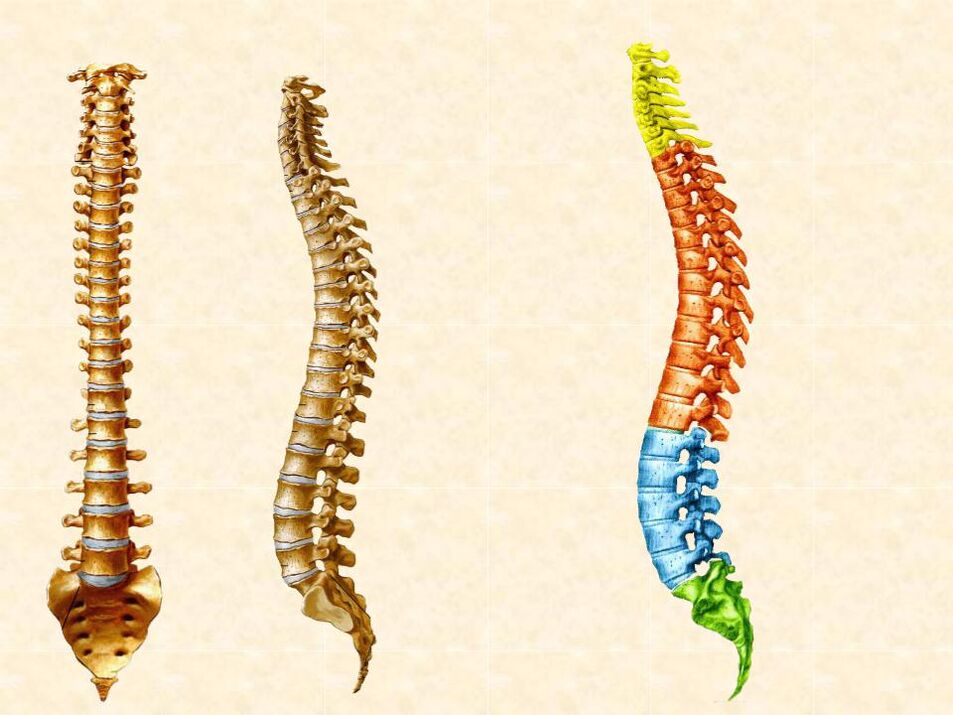
Para comprender os procesos que ocorren na osteocondrose, cómpre comprender a anatomía da columna vertebral. Inclúe as seguintes estruturas:
- Vértebras formadas por corpos, arcos, procesos. Entre os arcos das vértebras adxacentes hai articulacións chamadas facetas
- Discos intervertebrais situados entre os corpos das vértebras adxacentes
- Ligamentos da columna vertebral
- Os eixes lonxitudinais posterior e anterior percorren os corpos de todas as vértebras na parte dianteira e traseira
- Ligamentum flavum: conecta os arcos das vértebras adxacentes
- Ligamentos supraespinosos e ligamentos interespinosos: conectan as apófisis espinosas
- A medula espiñal, que está situada na canle espiñal, xunto coas raíces nerviosas que irradian dela. Son prolongacións das células nerviosas. A través destes procesos, o cerebro recibe información sobre o estado dos tecidos e, como resposta, envía sinais que regulan a súa función: contraccións musculares, cambios no diámetro dos vasos sanguíneos e moito máis.
A dexeneración comeza cos discos intervertebrais e, a medida que avanza o cambio, todas as estruturas mencionadas anteriormente están implicadas no proceso. Isto débese en parte a que os discos non teñen vasos sanguíneos. Os nutrientes e o osíxeno entran neles por difusión desde as vértebras e outras estruturas circundantes.
Os discos intervertebrais constitúen un terzo da lonxitude da columna vertebral e serven como amortiguadores. Protexen as vértebras da sobrecarga ao levantar cargas pesadas, estar de pé ou sentarse durante longos períodos de tempo e ao dobrarse e torcerse. Cada disco duro consta de:
- O núcleo pulposo, situado no interior, no medio, contén moito ácido hialurónico, coláxeno tipo II, que almacena auga. Isto dálle ao núcleo normal unha consistencia de marmelada para un vapor eficaz. A medida que avanza a dexeneración, a composición da parte interna do disco intervertebral cambia, o seu contido de auga diminúe, o núcleo "seca" e a altura do disco intervertebral diminúe.
- O anel fibroso, que está situado fóra do núcleo celular e consta de 15-25 capas de fibras de coláxeno. O coláxeno no anel fibroso é o tipo I. É máis denso que no núcleo e é necesario para suxeitar o interior do disco e protexelo de danos. As fibras do anel están entrelazadas ao longo da periferia co ligamento lonxitudinal posterior da columna vertebral. Isto garante a inmobilidade das estruturas da columna vertebral nunha persoa sa - os médicos chaman esta condición de estabilidade da columna vertebral. Nas persoas con enfermidade dexenerativa, o anel fibroso desgarra, o que pode levar á inestabilidade: as vértebras adxacentes poden avanzar ou retroceder entre si. Isto é perigoso porque a raíz nerviosa queda atrapada entre eles
Tamén é importante mencionar as placas finais. Trátase de cartilaxes delgadas que se sitúan entre os corpos vertebrais e os discos intervertebrais. Conteñen vasos sanguíneos que abastecen o disco intervertebral. Nas enfermidades dexenerativas, o calcio acumúlase nas placas finais, o que provoca un deterioro do abastecemento de sangue.
Etapas do desenvolvemento da osteocondrose
O desenvolvemento da osteocondrose da columna ocorre gradualmente:
- Dexeneración inicial. O disco intervertebral non recibe suficiente nutrición, desgasta, a súa altura diminúe e prodúcense gretas. O núcleo pulposo sobresae debido ao microdano do anel fibroso, irritando o ligamento lonxitudinal posterior e provocando dor e espasmos reflexos dos músculos das costas.
- Abombamento do disco intervertebral. As fibras do anel fibroso destrúense, o núcleo pulposo faise máis prominente e desenvólvese unha hernia. Pode comprimir as raíces do nervio espiñal, o que provoca o desenvolvemento de paresia ou parálise dos músculos das extremidades e unha redución da sensibilidade da pel. Unha das complicacións dunha hernia é o seu secuestro: a separación da protuberancia do disco da súa parte principal.
- Dexeneración progresiva da prominencia e doutras estruturas da columna. O disco intervertebral faise aínda máis compacto e o corpo intenta compensar a mobilidade excesiva da columna vertebral formando crecementos óseos patolóxicos dos corpos vertebrales - osteofitos. Como a propia hernia, poden afectar os nervios e os ligamentos, prexudicando a súa función e causando dor. A diferenza dunha hernia, os espolones óseos non se disolven.
Complicacións da osteocondrose, ademais da compresión das raíces nerviosas da columna vertebral herniadas:
- Espondiloartrosis. A redución da altura do disco provoca unha maior tensión nas articulacións facetarias. Poden desenvolver inflamación e desnutrición, o que fai que se "sequen" e causen dor.
- Espondilolistese 一 Desprazamento dos corpos vertebrais entre si debido ao dano dos ligamentos
- Os procesos dexenerativos na zona do ligamentum flavum conducen ao seu engrosamento. Isto é perigoso porque o ligamento amarelo está adxacente á canle espiñal e pode estreitalo e comprimir a medula espiñal.
- Á altura do 1o -2ovértebra lumbar, esténdese cara abaixo dende a medula espiñal"cola de cabalo" – un feixe de raíces nerviosas responsables da inervación das extremidades inferiores e dos órganos pélvicos: vexiga, recto, xenitais externos. A síndrome da cauda equina é unha das complicacións máis perigosas da osteocondrose e maniféstase por dor severa, debilidade muscular nas pernas. , entumecimiento no perineo e incontinencia urinaria e fecal.
Causas da osteocondrose das costas
Aínda non hai consenso sobre o grao de cambios dexenerativos na columna que se deben considerar normais. Tarde ou cedo, a columna vertebral de todos comeza a envellecer.
Para a maioría da xente, estes cambios son menores e non causan ningún síntoma: ás veces descobríronse accidentalmente durante unha exploración da resonancia magnética (MRI) da columna vertebral. A progresión da dexeneración leva a cambios significativos na estrutura da columna vertebral. Os discos intervertebrais poden destruírse de tal xeito que xa non realizan a súa función de absorción de impactos, abombando e poñendo presión sobre os nervios espiñais e mesmo sobre a propia medula espiñal.
É imposible prever con exactitude a gravidade dos cambios dexenerativos nunha persoa en particular e se levarán a complicacións. Existe unha predisposición xenética á osteocondrose, pero non se identificaron mutacións xenéticas específicas responsables da progresión da enfermidade. Polo tanto, non existe unha proba xenética precisa que mostre risco persoal. Hai certos factores que aumentan o risco de osteocondrose. Son eles os obxectivos das medidas para previr a osteocondrose.
Os factores de risco para a osteocondrose inclúen:
- Estrés excesivo na columna vertebral: Deportes profesionais, levantamento de pesas, traballo físico pesado regular
- Estancia prolongada nunha posición estática e incorrecta: sentado, agachado, pernas cruzadas, nunha cadeira sen apoio lumbar, traballando en posición vertical con inclinación
- Estilo de vida sedentarioIsto leva á debilidade dos músculos do núcleo, que non poden soportar eficazmente a columna vertebral
- Sobrepeso O exceso de peso pon unha tensión adicional nas costas e nas articulacións
- Fume - A nicotina e outros compoñentes dos cigarros interfiren coa difusión dos nutrientes dos vasos sanguíneos aos tecidos, incluídos os discos intervertebrais.
- Consumo de alcohol - O consumo regular leva a unha mala absorción de calcio dos alimentos. A falta de calcio fai que as vértebras perdan densidade
- Lesións nas costas con danos na estrutura das vértebras ou dos discos intervertebrais, polo que o proceso de recuperación é moito máis lento que o proceso de dexeneración
Osteocondrose da columna vertebral en adultos: síntomas
Nas primeiras fases dunha enfermidade dexenerativa, unha persoa xeralmente non experimenta ningún síntoma. Aparecen de súpeto ou gradualmente a medida que a enfermidade avanza. Os principais síntomas son dor nas costas e espasmos reflexos dos músculos das costas. A localización dos síntomas depende de que parte da columna se produza o problema:
- A dexeneración da columna cervical provoca rixidez muscular, dor no pescozo que se irradia ao ombreiro e ao brazo ou á parte posterior da cabeza e empeora co movemento da cabeza.
- Os cambios na columna torácica ocorren moi raramente porque é a máis estática. Se se produce unha hernia, prodúcese dor entre os omóplatos
- As hernias na rexión lumbar ocorren con máis frecuencia que outras e maniféstanse por dor na parte baixa das costas ou no sacro que irradia á rexión glútea e á perna. Tamén se observa a rixidez na parte baixa das costas. A dor aumenta ao estar sentado, de pé durante longos períodos de tempo e agacharse.
Se a dor irradia desde as costas ás extremidades, denomínase radiculopatía - dano á raíz nerviosa. Esta é a compresión causada por unha hernia discal do nervio espinal. Ademais da dor, a radiculopatía vai acompañada doutros síntomas que se localizan nunha área específica subministrada polo nervio danado. Estas manifestacións poden incluír:
- Debilidade dos músculos dos membros ata a parálise
- Trastornos na sensibilidade da pel das extremidades
- Disfunción da vexiga e do recto con radiculopatía lumbar
Os signos da osteocondrose espinal xeralmente non difiren en mulleres e homes, pero nas mulleres, a dexeneración sintomática desenvólvese máis rápido despois da menopausa cando a densidade ósea diminúe. Nos homes, os procesos dexenerativos son causados con máis frecuencia polo traballo físico e desenvólvense a idades máis temperás, pero gradualmente.
Non todas as dores nas costas son causadas pola osteocondrose da columna vertebral. Os nosos especialistas poden realizar un exame completo e decidir se precisa unha resonancia magnética.
Osteocondrose da columna vertebral a unha idade nova
En xeral, acéptase que a osteocondrose é unha enfermidade das persoas maiores. Aínda que a enfermidade dexenerativa da columna é común en pacientes maiores de 60 anos, cada vez é máis común en persoas de 30 e mesmo 20 anos. A causa adoita ser xenética, obesidade, falta de exercicio ou lesións nas costas. Son importantes tanto as lesións graves puntuais, por exemplo por caída, como as lesións leves habituais, por exemplo nos deportes profesionais. A condición ocorre con máis frecuencia na rexión lumbar porque é a máis móbil. Aquí pódense formar hernias intervertebrais, incluídos os ganglios de Schmorl. O principal mecanismo da súa aparición é o dano nas placas finais, que non poden soportar a presión intradiscal. Deste xeito, xorden protuberancias no corpo da vértebra arriba ou abaixo, as chamadas hernias de Schmorl. Non causan compresión das raíces nerviosas e xeralmente son inofensivos. En casos raros, poden crecer e causar dor nas costas, pero a maioría das veces son descubertos accidentalmente durante unha resonancia magnética. As hernias intervertebrais que sobresaen cara atrás adoitan asociarse con dor e poden requirir tratamento.
Osteocondrose da columna vertebral: tratamento
Ata o 90% das enfermidades dexenerativas pódense tratar con métodos conservadores.
A cirurxía só está indicada se hai risco de complicacións graves, como a perda progresiva do control da vexiga ou a debilidade das extremidades inferiores. O tratamento cirúrxico permítelle salvar a unha persoa da parálise, pero non alivia a dor e a progresión da enfermidade. Polo tanto, prescríbese un programa especial de rehabilitación despois da operación.
En moitos casos, as hernias sen complicacións resólvense por si soas. O proceso de reabsorción pode ir acompañado da formación de exceso de tecido conxuntivo e calcificacións na columna, aumentando a probabilidade de recorrencia da enfermidade no futuro. As técnicas fisioterapéuticas existentes e os exercicios especiais axudan:
- acelerar a reabsorción da hernia
- Mellora o rendemento do disco
- Normalización da biomecánica dos movementos e distribución de cargas
- Evite a necesidade de cirurxía no futuro
Os medicamentos dos grupos de fármacos antiinflamatorios non esteroides, glucocorticoides e relaxantes musculares tamén se usan para combater a dor, pero o uso de medicamentos limítase á fase aguda da enfermidade e non leva a unha mellora permanente do estado da enfermidade. a columna vertebral. Pode reducir a intensidade da dexeneración:
- Terapia con láser MLS: a radiación láser utilizada ten un efecto antiinflamatorio, expande os vasos linfáticos e mellora a drenaxe linfática.
- Acupuntura: este método alivia a dor, o inchazo e a inflamación debido á reacción reflexa do corpo á estimulación dos puntos bioloxicamente activos do corpo con agullas especiais.
- O método de magnetoterapia estimula a circulación sanguínea, normaliza a difusión de nutrientes e elimina as toxinas do grosor dos discos intervertebrais, acelerando así os procesos de recuperación.
- Educación física terapéutica: conxuntos especiais de exercicios axudan a fortalecer os músculos do núcleo, aprender a distribución correcta da carga nas costas, manter unha postura correcta e aliviar os espasmos musculares. Para controlar o rendemento, é mellor traballar cun instrutor e despois continuar os exercicios de acordo coas recomendacións
Dependendo da gravidade da enfermidade e das características do paciente, pódense usar diferentes combinacións dos métodos anteriores.
Tanto o tratamento conservador das hernias da columna vertebral como a rehabilitación despois das operacións pódense realizar de forma ambulatoria na clínica. Conta con todo o equipamento necesario e cun equipo de profesionais especializados no tratamento non cirúrxico de hernias. Non se recomenda ir a hospitais que utilizan métodos que non están baseados cientificamente e non recoñecidos pola comunidade médica mundial - isto pode ser perigoso para a saúde. Nunha clínica moderna pode obter asesoramento a baixo custo e determinar os seguintes pasos xunto co seu médico.



















